【病案介绍】
主诉
直肠癌新辅助放化疗后
现病史
患者2020-06无明显诱因间断出现便血,呈鲜血状,量不多,覆于大便表面,无便前后肛门疼痛,大便逐渐变细条状,间有大便次数增多,3-4次/天,无恶心、呕吐,无腹痛、腹胀及里急后重等不适。曾于当地医院诊断为“痔疮”,行保守治疗,效果不佳。2020-08当地医院就诊,结肠镜示:“直肠距肛缘5-10cm可见巨大不规则隆起性病变,环周2/3,质脆易出血,活检病理示:绒毛管状腺瘤伴灶性黏膜内癌”。2020-09-03至2020-12-24开始行卡培他滨联合奥沙利铂方案(XELOX)*6新辅助化疗。2021年01月28日至2021年03月03日行同步放化疗,方案:6MV-X线IMRT/VMAT技术,95%PTV 50Gy/2.0Gy/25f。同时给予单药卡培他滨化疗,放疗日同步执行。治疗过程中患者出现III度白细胞降低,III度血小板降低,给予对症升白、升血小板治疗。患者为求手术治疗来院就诊,以“直肠癌新辅助放化疗后”入院。患者近2周饮食睡眠可,胃纳可,大小便正常,近期体重无明显变化。
既往史
剖宫产术后20年;2019年因子宫肌瘤于外院行子宫肌瘤切除。否认高血压、糖尿病史,否认冠心病史,否认肝炎病史,否认结核病史。否认特殊药物、食物过敏史。个人史无异常,无疫区、疫情接触史,无烟酒等不良嗜好。
查体
T:36.8℃,P:80次/分,R:20次/分,BP:106/75mmHg
查体:腹壁平坦,质软,无胃肠型及蠕动波,无分泌物,无腹壁静脉曲张,全腹无压痛、反跳痛及肌紧张,无液波震颤,无振水音,腹部未触及肿块,肝肋下未及,Murphy氏征阴性,腹部叩诊呈鼓音,移动性浊音阴性,肠鸣音6次/分。左侧卧位肛诊:肛门周围皮肤完整,肛门未见肿物突出,肛门括约肌紧张度可,距肛缘3cm,截石位3-10点钟方向可触及质硬组织,形状不规则,表面凹凸不平,环2/3肠周,退指指套未见染血
辅助检查
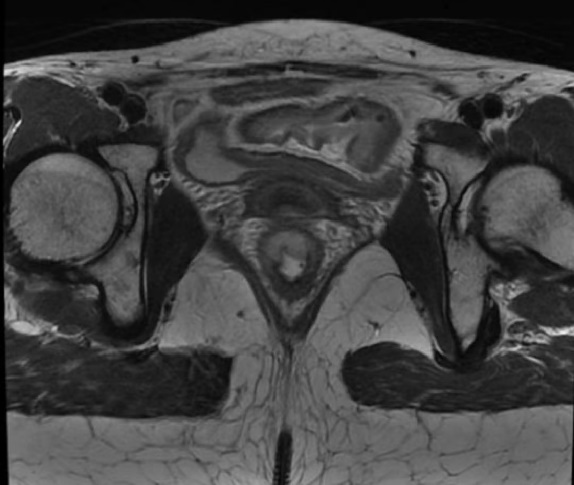
肠镜(2020.8.7,外院)检查提示:直肠距肛缘5-10cm可见巨大不规则隆起性病变,环周2/3,质脆易出血,活检病理示:绒毛管状腺瘤伴灶性黏膜内癌。盆腔MRI平扫+增强(2020.8.26,我院):直肠中下段管壁不均匀增厚,累及长度约5.4cm、最厚处约1.5cm,距肛门距离约3.8cm,部分呈浸润状侵犯全层,左侧可能累及左肛提肌(MRF+)。直肠周围小血管迂曲增宽,管腔似通畅(EMVI2分)。增厚肠壁T2WI呈等或稍高信号,DWI扩散明显受限,增强扫描明显不均匀强化;11至12点钟方向肠壁未累及。骶前、左侧髂血管旁、直肠系膜周围散在小淋巴结,大者约0.9×0.6cm。
【诊治过程】
初步诊断
1.直肠腺癌 2.痔 3.直肠腺瘤
诊断依据
1.病史:患者为中年女性,因“直肠癌新辅助放化疗后4周”入院。
2.查体:左侧卧位肛诊:肛门周围皮肤完整,肛门未见肿物突出,肛门括约肌紧张度可,距肛缘3cm,截石位3-10点钟方向可触及质硬组织,性状不规则,表面凹凸不平,环2/3肠周,退指指套未见染血。
3.辅助检查:肠镜(2020.8.7,外院)检查提示:直肠距肛缘5-10cm可见巨大不规则隆起性病变,环周2/3,质脆易出血,活检病理示:绒毛管状腺瘤伴灶性黏膜内癌。盆腔MRI平扫+增强(2020.8.26,我院):直肠中下段管壁不均匀增厚,累及长度约5.4cm、最厚处约1.5cm,距肛门距离约3.8cm,部分呈浸润状侵犯全层,左侧可能累及左肛提肌(MRF+)。直肠周围小血管迂曲增宽,管腔似通畅(EMVI2分)。增厚肠壁T2WI呈等或稍高信号,DWI扩散明显受限,增强扫描明显不均匀强化;11至12点钟方向肠壁未累及。骶前、左侧髂血管旁、直肠系膜周围散在小淋巴结,大者约0.9×0.6cm。
鉴别诊断
1.痔: 痔为常见的肛肠良性疾病,其临床表现为肛门岀血,血色鲜红,一般量不多,为手纸染血、便后滴血、粪池染血等,大便本身不带血,或仅有少许血迹。痔岀血一般为间歇性,多为大便干结时或进食辛辣刺激食物后出现。不伴腹痛、腹胀。无大便变细或大便性状改变(如大便带“沟槽”)。直肠指诊无明显肿块,指套一般不染血。
2.直肠腺瘤:临床可见便血或大便隐血试验阳性,腹部不适,腹痛腹泻,脓血黏液便相对直肠癌少见,息肉较大可见脱垂。直肠腺瘤指诊可扪及肠腔内有柔软的球形肿物,活动,有蒂或无蒂,表面光滑。
诊治经过
术前发现患者的胃肠道肿瘤标志物正常。复查肠镜,结果显示:肛门缘约为3-7cm直肠可见瘢痕样改变,瘢痕表面充血、略粗糙,内镜通过顺利,距肛门缘约为3cm直肠可见一个大小约为0.4cm×0.4cm的息肉样病变。胸腹盆腔CT平扫+增强检查提示:1、原直肠中下段管壁明显不均匀增厚现显示欠具体,与正常肠壁分界欠清,请结合镜检;骶前及直肠系膜周围多发小结节影,较前进一步稍缩小,现大者约0.3×0.2cm。2、肝、双肺未见明确转移性病灶,胸内、腹膜后未见肿大淋巴结。双侧胸腔、心包、腹腔未见积液。盆腔MRI平扫+增强检查提示:1、直肠下段肿瘤原发灶,与正常肠壁分界欠清,直肠壁稍肿胀较前减轻,现最厚约0.8cm,明显强化部分长约2.3cm,下缘近肛管内口,强化较明显;累及近全周,以左后壁为主,浆膜面毛糙,与左肛提肌关系紧密;2、骶前、左侧髂血管旁、直肠系膜周围散在小淋巴结,短径小于0.5cm。患者完善术前准备后,入院后第8天,在全麻下行3D腹腔镜遂行直肠癌切除+远端封闭+乙状结肠造口术。术中探查见:肿物位直肠下段,直肠指检触及直肠下段纤维化瘢痕,距肛约2cm,考虑术前放疗后改变。遂决定行腹腔镜直肠癌根治术,术中离断肿瘤近端肠管,将肿瘤经肛门外翻出体外,直视下观察肿瘤位置,由于肿瘤远端位置较低,保肛困难,与患者家属再次交代病情后,遂行直肠癌切除+远端封闭+乙状结肠造口术,手术顺利,安返病房。术后予以止痛、抑酸、抗感染及营养支持等对症治疗,患者术后第1天造口排气,第2天予以流质饮食,第5天,逐渐拔除盆腔引流管,第10天,患者恢复顺利,予以出院。 新辅助放化疗前: 新辅助放化疗后:
诊断结果
直肠腺癌
【分析总结】
直肠腺癌是指发生于直肠部位的腺癌,为直肠癌常见的病理类型之一。目前直肠癌的病因尚未明确,可能与饮食、习惯、遗传等因素有关,患者早期无明显症状,肿瘤进展到一定程度,会出现相应的症状,包括便意频繁、便前肛门有下坠感、里急后重、排便不尽感等。通过直肠癌的早期筛查预防直肠癌,可以预防50%左右的直肠癌。如果有癌症、慢性腹泻、慢性便秘等病史,或者一级亲属有结直肠癌,则为直肠癌的高危人群。年龄在45岁以上的高危人群,应该及时进行直肠癌的筛查。总体而言,直肠腺癌为恶性肿瘤,属于比较严重的疾病,但严重程度也与直肠腺癌的分期有关。 1、早期直肠腺癌:指直肠癌局限于肠道,未出现转移的情况,手术后预后尚可,通常5年生存率可在90%左右; 2、中期直肠腺癌:指局部有淋巴结转移的情况,尚无远处器官转移的结肠腺癌,经过积极治疗,患者的5年生存率一般在60%左右; 3、晚期直肠腺癌:是指发生远处器官转移的直肠腺癌,较前两者更为严重,一般5年生存率在30%左右。 一旦确诊为直肠腺癌,应该积极配合医生采取正规治疗,通常根据肿瘤的部位以及发展情况等制定手术方案,如局部切除术、经腹会阴直肠癌切除术等,提高生存期,改善预后。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。

全部评论