心包积液疗效欠佳怎么办
病历摘要
患者,男,56岁,2022年10月无明显诱因出现咳嗽、咳痰,伴行走咳喘。2022年11月16日外院检查发现肺占位,肺穿刺病理:考虑间叶源性肿瘤,有肌样分化。患者2022年12月于外院再次行肺穿刺,结果示:具有肌样分化(非特指性)的间叶源性肿瘤,倾向恶性。免疫组化:PD-L1(50%+)。患者于2023年1月1日开始姑息一线化疗:表柔比星140mg d1+特瑞普利单抗240mg d1+安罗替尼10mgd1~d14q3w,共3周期。患者2023年3月25日评估疾病进展,更换二线化疗方案:白蛋白紫杉醇200mgd1、d8+吉西他滨1.7gd1、d8+特瑞普利单抗240mgd1+安罗替尼10mgd1~d14q3w,共5周期。化疗后,患者自觉行走300米后即有气急表现,UCG(2023-5-9)示:中至大量心包积液,主动脉窦部增宽,患者自觉胸闷气喘明显,较前症状加重,今来院门诊就诊。否认冠心病、高血压、糖尿病等慢性疾病。
辅助检查:
UCG(2023-5-9):左心室左外缘心包外见数个不均质回声,与心包关系密切;中至大量心包积液,主动脉窦部增宽,LVEF:56%(图1)。
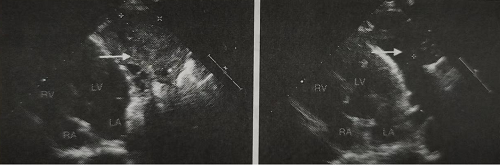
图1 患者UCG
注:LV,左心室;LA,左心房;RV,右心室;RA,右心房;箭头示占位。
心肌标志物(2023-6-15):cTnT:0.009ng/ml;NT-proBNP:303pg/ml。
ECG(2023-6-15):窦性心律,T波改变。
肿瘤内科意见
该患者肺穿刺病理诊断为具有肌样分化(非特指性)的间叶源性肿瘤,目前双肺转移,姑息治疗为主。非特指性的间叶源性肿瘤目前并无标准治疗方案,考虑该患者免疫组化检测PD-L1(50%+),予以免疫检查点抑制剂联合抗血管靶向药物及蒽环类药物三联抗肿瘤治疗。患者治疗总体疗效不佳,疾病进展,出现胸闷、气喘症状,UCG提示中至大量心包积液。患者疾病进展同时出现心包积液,考虑心包积液为肿瘤直接浸润心包所致,如出现心包填塞需要心包穿刺引流,积极处理原发肿瘤。
心内科医生说
首先需要明确心包穿刺指征:①心包填塞,引流心包腔内积液,降低心包腔内压;②通过穿刺抽取心包积液,做生化测定,涂片寻找细菌和病理细胞、做结核杆菌或其他细菌培养,以鉴别诊断各种性质的心包疾病;③通过心包穿刺,注射抗生素等药物进行治疗;④保守治疗效果有限,仍有较多心包积液等。
心包积液较为常见的原因是肿瘤性、感染性,心包穿刺可以缓解症状、协助病因诊断。结合患者肿瘤病史,首先需要除外肿瘤性心包积液,但如心包积液较少,心包穿刺风险较大,且患者通常无心包填塞症状,可予对症处理,并定期随访UCG。
临床药师说
患者先后接受免疫治疗+靶向治疗+化疗和免疫治疗+化疗多线治疗,治疗过程中出现心包积液,考虑由相关药物所致可能性较小。而抗肿瘤治疗效果不佳,肿瘤多次进展,因此考虑肿瘤浸润心脏的可能性较大。目前暂无心包穿刺指征,如出现心包填塞时可行穿刺引流,送检明确病理。
临床诊疗经过
患者UCG示左心室左外缘心包外见数个不均质回声,与心包关系密切;中至大量心包积液。由于心包腔内左心室左外缘不均质回声占位为肿瘤侵犯所致,心包穿刺途径可能无法避开肿瘤,有肿瘤出血风险,暂未行心包穿刺。患者2023年6月9日复查评估为疾病进展,2023年6月10日开始姑息三线第一周期化疗:哌柏西利100mg d1~d21+艾立布林2mgd1、d15q4w。患者三线治疗后气促症状仍有加重,复查UCG(2023-7-10):左心室左外缘心包外见数个不均质回声,与心包关系密切;主动脉窦部增宽;心包腔局限性积液。2023年7月14日心内科会诊尝试行心包穿刺术,以剑下偏左为穿刺点,两次突破感后见暗淡红色液体流出,导引钢丝送入,扩皮,送入Arrow管,撤出钢丝后见搏动暗红色血性液体,床旁UCG检查未见明确导管位于心腔证据,操作过程中共约30ml暗红色液体流出。与患者及家属沟通,考虑导管位于心腔不能除外,决定拔出引流管。患者抗肿瘤多线治疗失败,后续可予以最佳支持治疗。
总结
患者肿瘤治疗过程中发现心包积液,首先要排查是否因肿瘤疾病进展直接浸润心包所致,积极处理原发肿瘤是治疗的重中之重,同时随访UCG,评估是否需要心包穿刺引流。肿瘤患者出现心包积液并非都需行心包穿刺,心包穿刺的目的主要是解除心包填塞、留取心包积液标本进行检测、心包内注射药物或经积极药物治疗心包积液仍较多等。累及心包多提示肿瘤进展至终末期,如患者抗肿瘤多线治疗失败,后续可予以最佳支持治疗。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们
联系zlzs@120.net,我们将立即进行删除处理

