非结核分枝杆菌肺病的综合分析报告
1、病案介绍
(1)基本信息入院前5年出现咳嗽、咳痰,痰多呈黄脓痰,可伴发热,曾多次就诊外院查胸部CT考虑“支气管扩张伴感染”。5年来反复因咳嗽、咳痰加重在外院住院治疗。每年约1-2次,予以抗感染、止咳、化痰治疗可改善。入院前2天出现咳嗽加重,咳黄脓痰,无发热、咯血,伴气促、胸闷,咳嗽剧烈及活动后加重,无端坐呼吸、下肢浮肿,门诊拟“支气管扩张伴感染”收住入院。患者既往有“高血压病2级”病史2年。规律服用药物治疗血压控制在正常范围。2型糖尿病病史5年,空腹血糖控制6.1-7.8 mmol/L,餐后血糖达7.5-13mmol/L,口服阿卡波糖、二甲双胍治疗,治疗期间血糖控制正常。动脉粥样硬化病史5年,定期复查,未特殊治疗。否认伤寒、病毒性肝炎、结核等传染性疾病病史。个人史、婚育史、月经史、家族史均无特殊。
(2)入院查体T:36.3℃ BP:120/66mmHg P:70次/分 R:28次/分,神志清楚,皮肤及巩膜无黄染,睑结膜无苍白,口唇无发绀,浅表淋巴结未触及肿大。双肺呼吸音粗,双肺可闻及大量湿性啰音,未闻及干性啰音及胸膜摩擦音。心律70次/分,律齐,未闻及病理性杂音。腹软,无压痛及反跳痛,肝脾肋下未及,肠鸣音3次/分,。双下肢无浮肿,病理征未引出。
(3)辅助检查(2019.05.15)胸部CT报告:双肺气肿、支气管扩张伴感染,余双肺少许纤维性病灶血常规:WBC 11.82*109/L,N 9.08*109/L,N% 76.7%。炎症指标:CRP 56.1mg/L。PCT 0.05。血沉 123 mm/h。生化检查:白蛋白 31.8g/L,血糖、肾功能、心肌酶、电解质、凝血四项正常。尿粪常规正常。肿瘤标志物:CA199 260.37IU/ml,CA125 111.3U/ml,细胞角蛋白 4.68 ng/ml,AFP、CEA、NSE大致正常。痰细菌、真菌、结核菌涂片阴性。痰细菌、真菌培养阴性。
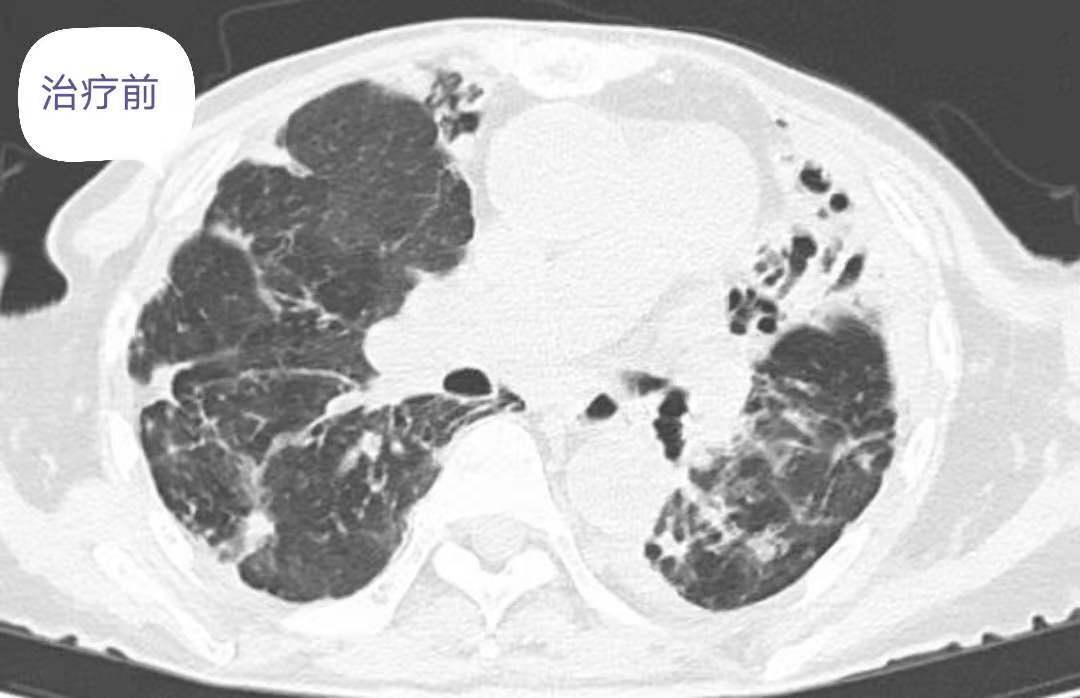
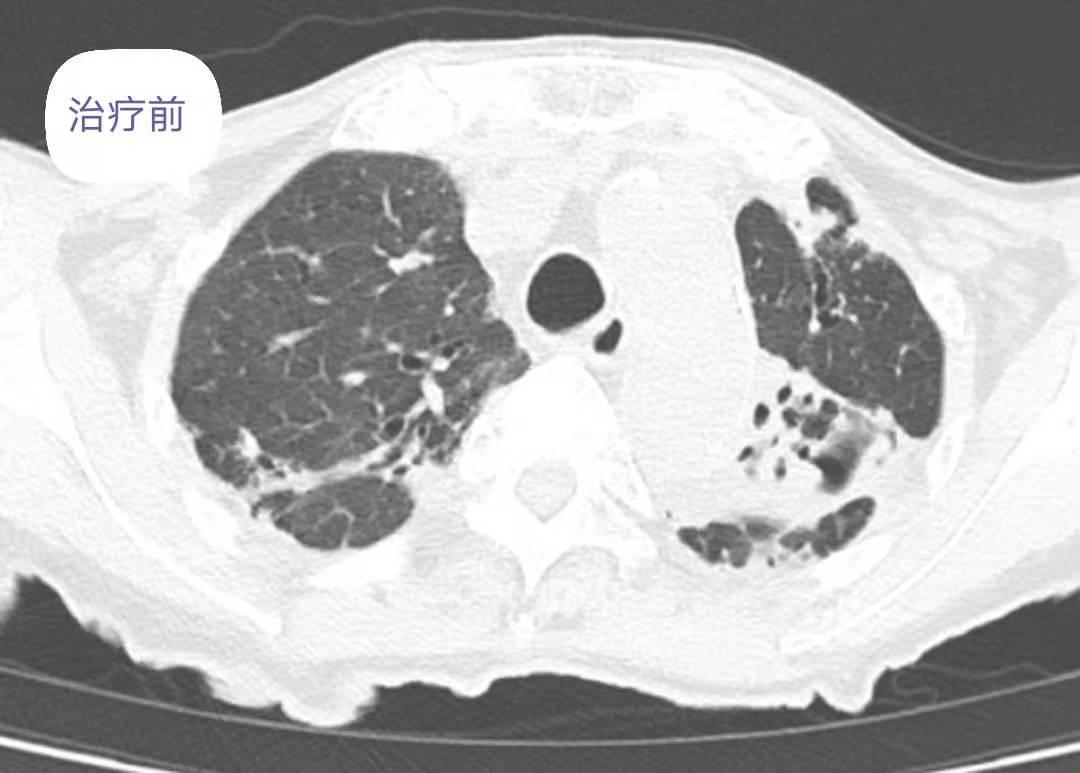
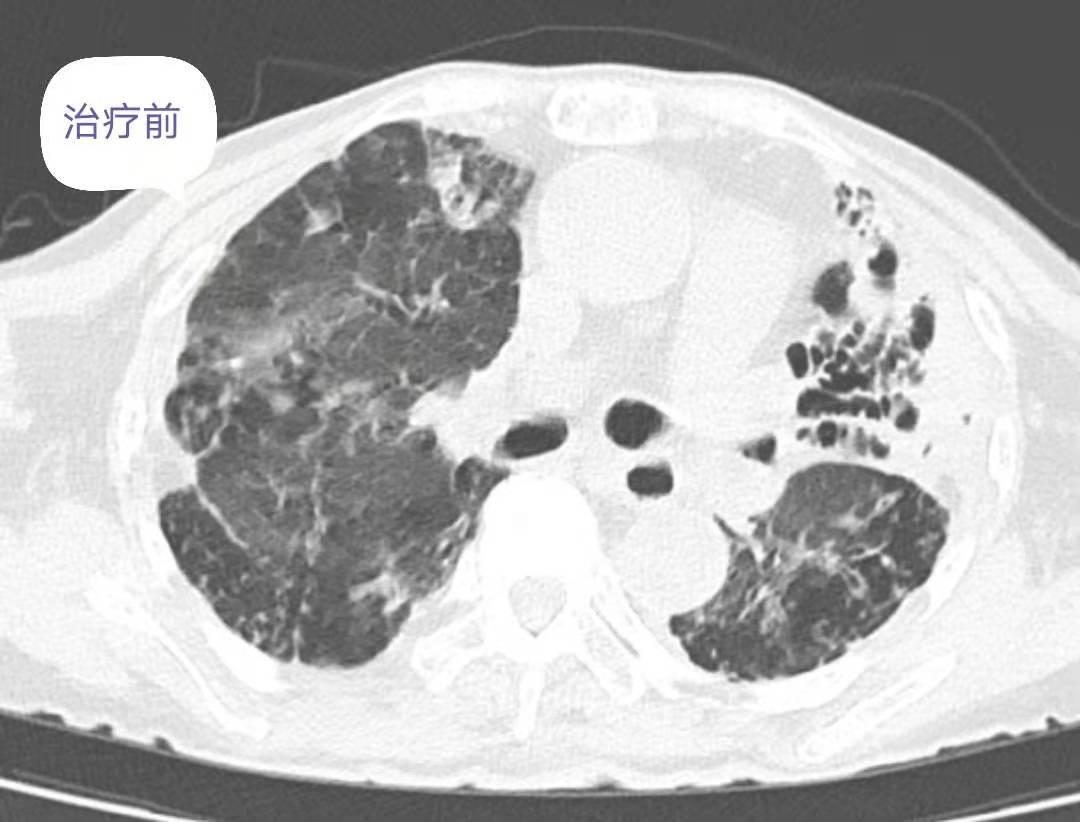
(4)诊治经过
入院后嘱患者低盐低脂、糖尿病饮食,给予内科I级护理,吸氧prn,同时行保护胃粘膜抑酸、抗感染、降脂稳定斑块治疗,控制血糖、维持水电解质平衡以及补液支持治疗。患者入院后完善相关检查,初步诊断支气管扩张伴感染,鉴于多次入院,基础疾病多,治疗上给予比阿培南 0.3g q8h,治疗2周后观察经治疗后患者咳嗽、气促临床表现无改善。
为寻求病因遂进一步完善以下检查:抗TB抗体(–),PPD 试验(–),痰抗酸染色涂片检出抗酸杆菌。G试验、GM试验、新型隐球菌荚膜抗原测定均阴性;痰真菌涂片阴性、痰真菌培养阴性。肺功能:存在极重度限制性通气功能障碍;鼻窦CT示:未见明显异常。起初考虑肺结核或者非结核分枝杆菌肺病,待痰培养结果汇报提示:非结核分枝杆菌(龟分枝杆菌或脓肿分枝杆菌)。
最终诊断:非结核分枝杆菌肺病。
2019.06.26--2019.08.16 阿米卡星 0.4g qd ivgtt,头孢西丁钠 2.0g bid ivgtt ,克拉霉素 0.5g qd po,左氧氟沙星 0.5g qd po。
2019.08.16--2019.09.01 阿莫西林钠克拉维酸钾 1.2g q8h ivgtt,克拉霉素 0.5g qd po,左氧氟沙星0.5g qd po。治疗近2月后咳嗽、咳痰、气促等症状明显改善。查体:脉搏74次/分,呼吸18次/分,血压131/70mmHg。双肺呼吸音清,未闻及干湿啰音,心律74次/分,律齐。腹软,无压痛,无反跳痛及肌紧张,肠鸣音4次/分。
复查胸部CT:对比前片提示双肺感染灶减前吸收,肺气肿、支气管扩张,肺底少许纤维性病灶。患者病情改善后办理出院,随访期间未诉特殊不是。
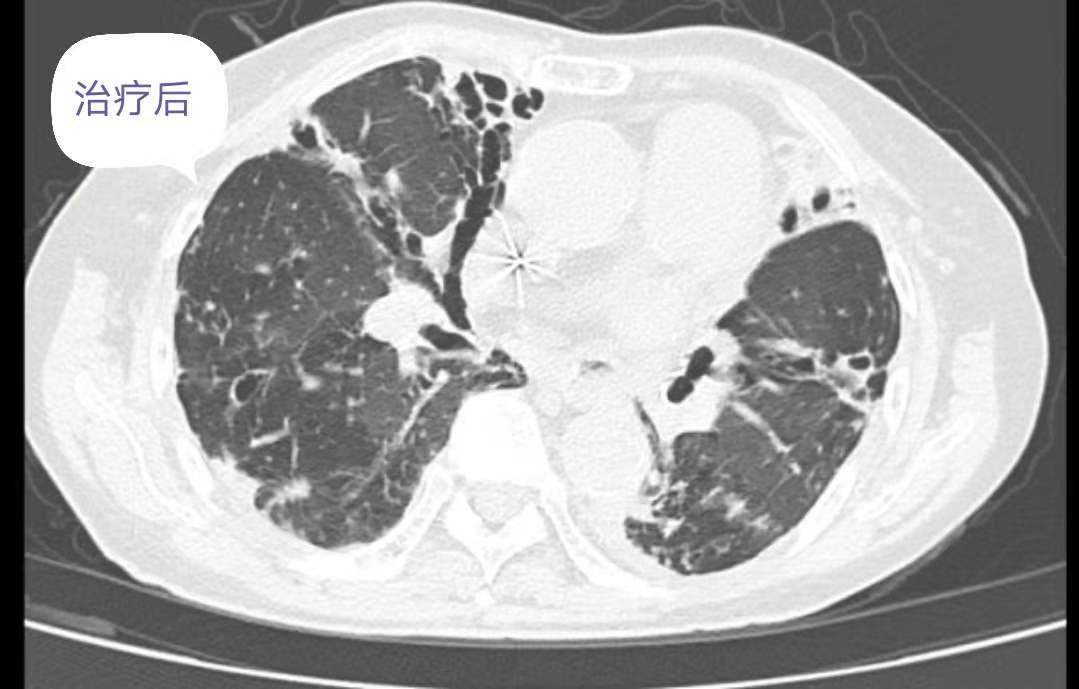
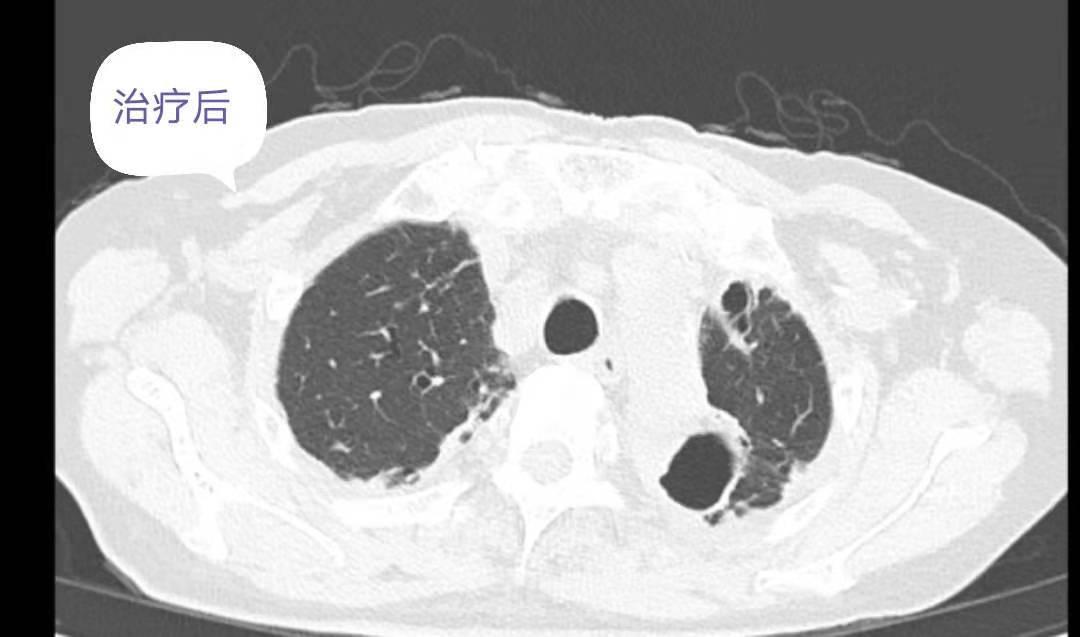
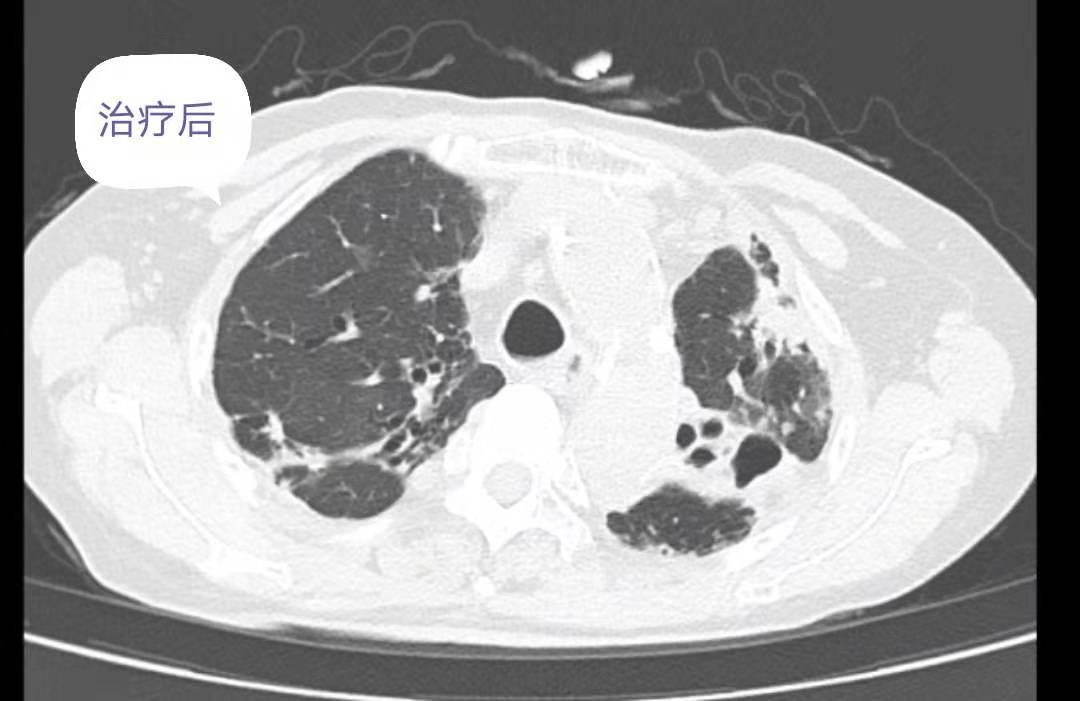
2、综合分析
(1)病因
非结核分枝杆菌(NTM)广泛存在于水、土壤、灰尘中等自然环境中。目前尚未发现动物传染人以及人与人之间传播的证据。目前普遍认为人从环境中感染NTM而致病,水和土壤是重要的传播途径,如果存在易感因素、免疫力低下,使得机体免疫功能发生障碍,导致发病。
(2)发病机制
NTM肺病女性患病率明显高于男性,老年人居多,尤其是绝经期妇女最为常见。大多数患者肺部已有基础疾病,如COPD、支气管扩张症、囊性纤维化、尘肺病、肺结核和肺泡蛋白沉着症等,部分患者原有脊柱侧弯、漏斗胸和二尖瓣脱垂等。1、致病过程与结核病相仿。2、NTM肺病常发生于结构性肺部疾病的基础上,如COPD、支气管扩张症、囊性纤维化、尘肺病、肺结核病和肺泡蛋白沉着症等,囊性纤维化基因型。
(3)病理生理
基本病理改变是肺部炎性病灶及单发或多发的薄壁空洞,而纤维硬结灶、球形病变及胸膜渗出相对少见。病变多累及上叶尖段和前段,尤其是高分辨cT可清楚显示NTM肺病的肺部病灶,可有结节影、斑片及小斑片样实变影、空洞(尤其是薄壁空洞)影、支气管扩张、树芽征磨玻璃影、线状及纤维条索影、胸膜肥厚粘连等表现,且通常以多种形态病变混杂存在,由于NTM病程较长、肺组织破坏较重及并发症的存在。
(4)临床表现
NTM肺病的临床症状与肺结核极为相似,全身中毒症状等较肺结核轻。患者的临床表现差别较大,有的人没有明显症状,由体检发现;有的人已进展到肺空洞,病情严重;多数人发病缓慢,常表现为慢性肺部疾病的恶化,也可有急性发病;可有咳嗽、咳痰、咯血、胸痛、气急、盗汗、低热、乏力、消瘦和萎靡不振等症状。主要体征:双肺呼吸音粗,双肺可闻及大量湿性啰音,未闻及干性啰音及胸膜摩擦音,可出现胸腔积液、桶状胸。
(5)实验室及其他检查
1).血常规提示白细胞升高,CRP、血沉、降钙素原可升高;痰抗酸染色涂片检出抗酸杆菌。
2).肺功能:存在重度-极重度限制性通气功能障碍;
3).痰培养提示:非结核分枝杆菌。
4).影像学检查:往往提示肺部炎症病变,可表现为结节状、片样实变、空洞和纤维条索状,多位于双肺上叶和下叶,支气管扩张多位于右肺中叶和左肺上叶舌段,还可以表现出树芽征和磨玻璃样影。
(6)诊断及鉴别诊断
1).诊断根据病史、临床表现、体征、实验室检查,可作出包括病因、病机、病理、并发症的完整诊断。有以下表现提示:非结核分枝杆菌肺病有咳嗽、咳痰、气促等症状明显。出现双肺呼吸音粗,双肺可闻及大量湿性啰音,未闻及干性啰音及胸膜摩擦音。抗TB抗体(–),PPD 试验(–),G试验、GM试验、新型隐球菌荚膜抗原测定均阴性;痰真菌涂片阴性、痰真菌培养阴性。肺功能:存在极重度限制性通气功能障碍;。胸部CT报告:双肺气肿、支气管扩张伴感染,余双肺少许纤维性病灶痰抗酸染色涂片检出抗酸杆菌,痰培养结果汇报提示:非结核分枝杆菌(龟分枝杆菌或脓肿分枝杆菌)。
2).鉴别诊断
①、肺结核:可出现乏力、午后低热、夜间盗汗、咳嗽、咳痰等临床表现,抗酸杆菌染色提示结核分枝杆菌阳性,肺部CT提示双形性、多部位、多钙化病变,好发于上叶尖后段或者下叶背段,经过抗结核治疗有效。
②、弥漫性泛细支气管炎:是以两肺弥漫性呼吸性细支气管及周围的慢性炎症为病理表现的呼吸道疾病,可以进行肺功能、肺部病理活检、冷凝集试验进行鉴别诊断,可给予红霉素、罗红霉素抗感染治疗有效果。
③、肺部真菌感染:可出现持续性发热、咳嗽、咳白色粘液痰,偶有胸闷、气喘等,痰真菌涂片或者痰真菌培养有助于诊断,必要时可检查GM试验或者G试验,给予抗真菌治疗有效。
(7)治疗
1)、由于NTM的耐药模式可因菌种不同丽有所差异,所以治疗前进行药物敏感试验仍十分重要。
2)、尽管目前难以确定药敏试验结果与临床效果的相关性,但制定NTM病的治疗方案时,仍应尽可能根据药敏试验结果和用药史,选择5~6种药物联合治疗,强化期6~12个月,巩固期12—18个月,在NTM培养结果阴转后继续治疗12个月以上。
3)、不同NTM病的用药种类和疗程可有所不同:比如龟分枝杆菌感染推荐治疗方案为妥布霉素、克拉霉素和喹诺酮类药物。疗程至痰培养结果阴转后12个月;堪萨斯分枝杆菌病推荐治疗方案为利福平、异烟肼、乙胺丁醇,疗程用至痰培养阴转12个月。脓肿分枝杆菌对克拉霉素、阿米卡星、头孢西丁敏感。脓肿分枝杆菌肺病的推荐治疗方案:采用1种大环内酯类药物联合1种或多种静脉用药物,对于肺部病变局限可考虑手术切除。
4)、不建议对疑似NTM肺病患者进行试验性治疗。
5)、对NTM肺病患者应谨慎采用外科手术治疗。
(8)预后
NTM的预后和感染部位、菌种存在明显关系,非播散型、未与人型结核菌或HIV等混合感染的非结核分枝杆菌病,选择合适的敏感抗生素治疗,预后较好,免疫力低下且合并症多的患者预后较差。经过早期诊断、及时治疗,大多数患者可治愈。播散型NTM不及时治疗,可致多个组织受累,如果出现多脏器功能衰竭,可危及患者生命。
参考文献:
[1]林果为、王吉耀等主编.实用内科学[M].第15版.北京:人民卫生出版社,2016:2324-2329.
[2]陆再英、钟南山等主编.内科学[M].第七版.北京:人民卫生出版社,2008:78-82.
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们
联系zlzs@120.net,我们将立即进行删除处理

