Medscape:从AASLD2013看肝病学年度十大亮点(一)
第64届美国肝病研究学会(AASLD)年会于2013年11月1日-5日在美国华盛顿隆重召开。作为肝病学领域的顶级盛会,AASLD着眼于最新的研究进展,会议内容几乎涵盖肝病学领域各个方面。来自美国辛辛那提大学医学教授William F. Balistreri总结了2013AASLD学术年会十大亮点。让我们跟随William F. Balistreri教授一起学习肝病学年度进展TOP10.
没有丙肝的未来
靶向治疗慢性丙型肝炎病毒(HCV)感染者的成功是个证明。有几家公司正在谋求成为可提供全口服,无干扰素(IFN)方案的首家公司。即将出现的是根据协同作用机制研制的鸡尾酒药物,该药物可供临床医生明智、有效、安全的治疗HCV感染患者。在我看来,重大进展是无IFN方案以及某些情况下的无利巴韦林方案。
Chayama和同事记录了采用无干扰素/利巴韦林,daclatasvir(60mg,1次/日)和asunaprevir (100mg,2次/日)全口服方案治疗IFN-γ不适用,初治性或不耐受患者以及对HCV基因型1b标准治疗方案无应答患者的安全性和有效性。
Daclatasvir是一种新型NS5A**复合物抑制剂,具有泛基因型抗病毒活性。Asunaprevir是一种有效的NS3蛋白酶抑制剂,对基因1,4,5和6型具有抗病毒活性。使用该方案治疗12周后,患者的持续病毒学应答(SVR)率较高(87%)。这种双重治疗的耐受性良好。
另一种全口服三重组合方案- daclatasvir ,asunaprevir 和BMS - 791325(一种非核苷NS5B抑制剂)- 在HCV基因1型非肝硬化患者试点队列研究中的SVR率> 90% .Everson 和同事在包括肝硬化患者的更大的队列研究中评估了这项方案。患者接受daclatasvir(30mg),asunaprevir(200mg)和BMS - 791325 (75mg或150mg),2次/日,治疗12周。这种组合方案不包含IFN和利巴韦林,使较高比例的HCV患者实现SVR(92%),其中包括87%肝硬化患者。最常见的不良反应为头痛、腹泻、乏力和恶心。
Lawitz和同事报道了另一种方案的成功结果。他们使用了ABT-450,一种HCV NS3/4A蛋白酶抑制剂(150mg,利托那韦100mg),ABT- 267 ,一种NS5A抑制剂(25mg)的研究性组合。这两种药物在体外对HCV基因型1-4和6型都具有抗病毒活性。95%初治患者及90 %的既往治疗但无应答患者使用这种组合治疗,每日一次,治疗12周后,病毒载量可降至未检出。该方案一般耐受性良好。未发生研究药物相关严重不良事件,没有患者因不良事件而终止治疗。
报告的其他方案还包括用于肝硬化及非肝硬化丙型肝炎病毒基因1型初治和既往治疗无应答患者的simeprevir加sofosbuvir每日一次组合治疗(即最近获得美国食品和药物管理局批准的2种新型药物),有或无利巴韦林方案。一项研究报告了sofosbuvir和利巴韦林对肝移植术后复发性丙型肝炎病毒感染的治疗效果,另一项研究报告了sofosbuvir和利巴韦林可在移植前使用,以预防移植后HCV感染复发。
特定人群HCV筛查
直到有效病例识别方案到位后,才能开始消灭丙型肝炎病毒。疾病控制与预防中心(CDC)和美国预防服务顾问委员会最近推荐1945-1965年间(「婴儿潮」)出生的所有美国人进行1-time HCV筛查以减少HCV相关发病率和死亡率。
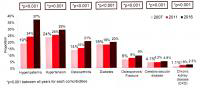
美国退伍军人:在美国退伍军人事务部护理的退伍军人的HCV感染率通常比一般市民高(退伍军人 6.1 %,所有美国人2.5 %)。Backus和同事评估了退伍军人中进行完整出生队列HCV筛查的范围,并估计了潜在的临床影响。5500392名退伍军人中,55 %(290万)至少进行过一次HCV筛查(表)。
表.抗-HCV和HCV感染率,按出生年排序
根据第一轮筛查显示,1945-1965年出生队列入群的丙型肝炎病毒感染率下降。1999年和2003年之间首次进行筛查的退伍军人的患病率大幅下降,从33.2%降至10.3%.此后,患病率下降逐渐加大,从2004年的9.5%,降至2012年的5.7%.
观察发现,与1945-1965年前后出生的人相比,1945-1965年间出生人群的抗-HCV和HCV感染患病率明显升高,这一观察结果支持建议的重点出生队列检测。研究人员推测,除非该疾病被确认并考虑治疗,否则170万丙型肝炎病毒感染退伍军人将有肝硬化风险,40万将有肝癌风险,因此,100万以上的人将处于HCV相关疾病死亡风险。
急诊患者:Galbraith和同事对城市教学医院急诊科(ED)的婴儿潮患者进行HCV筛查。他们确定,以前不了解的婴儿潮一代的慢性丙型肝炎病毒感染率较高,ED患者大约每8例就有1例阳性。这些试验结果强调了ED是HCV筛查的一个重要场所。
孕妇:美国妇产科医师学会建议仅有“明显风险因素”的孕妇进行HCV筛查。Chen和他的同事对目前针对性筛查下漏诊的可能进行了估计,并对慢性HCV感染与妊娠预后之间的关系进行了评估。相当比例的慢性HCV孕妇(72%)并没有传统的、可编码的风险因素。因此,在目前的针对性筛查指南指导下,这部分人群有可能被漏诊。
HCV阳性女性的不良妊娠预后风险显著增加,包括早产或先兆临产、肺栓塞、产前出血,以及胎儿发育不良。研究人员建议,应考虑扩大孕妇HCV筛查范围,特别是如果新治疗方案比干扰素和利巴韦林为基础的方案对孕妇更安全的话。
慢性HCV感染预后
自然史:德国HCV污染抗D队列提供了一个理想人群,从而可调查大型均匀年轻女性队列接种丙型肝炎病毒后的HCV感染自然病程。感染后20年及25年的既往随访研究显示,这一独特人群纤维化进展的速度缓慢。一项前瞻性基于社区的多中心研究重新评估了来自抗-D队列的感染HCV 35年的718例患者的肝脏疾病进展情况。
自限性HCV感染患者与那些未清除病毒患者进行了比较。感染后35年,9%的患者出现肝硬化临床症状。抗病毒治疗可保护自限性HCV感染或SVR女性不受进行性肝脏疾病影响,且表现出最佳的长期临床预后。肝脏疾病进展很大程度上取决于HCV感染状态。
根治HCV的益处:慢性HCV感染患者实现病毒载量检测不到后可降低45%的死亡风险和27%的肝脏相关不良事件风险。McCombs和他的同事研究了病毒载量抑制和治疗对通过美国退伍军人健康管理局接受护理的HCV感染患者的发病率和死亡率的影响。
他们确定并检查了1999-2010年纳入该数据库中的128769例患者的临床资料。研究发现,只有24%的患者开始治疗,而那些治疗患者中,只有16%的患者在开始治疗后某一时间点达到病毒载量无法检出。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们
联系zlzs@120.net,我们将立即进行删除处理
热点图文
-
AASLD2018研究进展丨慢乙肝患者治疗期间的肾脏安全管理
在新药取得成功之前,应用口服核苷(酸)类似物(NA)治疗慢性乙型肝炎(简称...[详细]
-
快讯丨TAF治疗4年的肝细胞癌发生率低于TDF
5月17日,在第十届全国疑难及重症肝病大会上,我国香港大学司徒伟基教授交流...[详细]