【基本信息】女,41岁,农民
【发病原因】病因不明
【临床诊断】1.胎盘部分残留伴产后出血 2.无张力性产后出血(宫缩乏力导致的出血) 3.分娩时I度会阴裂伤 4.24h内入产程的胎膜早破 5.孕37周+5天孕5产2头位顺产
【治疗方案】予卡贝缩宫素肌注、米索前列醇塞肛,静脉注射**、卡前列素氨丁三醇肌注等处理,出血未见明显减少,即在输液补充血常量的情况下行刮宫术等对症治疗
【治疗结果】病情平稳
【病案重点】1.胎盘部分残留伴产后出血 2.无张力性产后出血
孕足月,阴道流液1小时余。
身高160cm, 体重70kg。 一般情况:神清,精神如常,语言清晰,发育正常,营养好,自动体位,查体合作。 皮肤粘膜:皮肤粘膜、巩膜无黄染,无皮疹、出血点、蜘蛛痣及肝脏,皮肤弹性好。淋巴结:全身浅表淋巴结未触及肿大。 头部及其器官:头颅外形无畸形,无外伤及瘢痕,头发色泽正常,眼球活动正常,睑结膜无水肿及充血,巩膜无黄染,双侧瞳孔直径等大,对光反射灵敏。耳廓无畸形,鼻翼无扇动,通气畅,鼻中隔无弯曲,嗅觉无异常,口角无歪斜,口唇无紫绀,伸舌居中,口腔无疱疹,牙龈无肿胀、出血及溢脓。双扁桃体无肿大,咽部无充血。 颈部:柔软无强直,两侧对称,无颈静脉怒张,未见动脉异常搏动。气管居中,甲状腺不肿大,无结节、触痛,未闻及血管杂音。 胸部:胸廓:外形无畸形,两侧对称。双侧胸部对称,大小正常,乳头无凹陷,触诊双乳质软,未及结节,无触痛。肋间隙正常,无扁平胸、鸡胸及漏斗胸,无局部隆起或凹陷,无静脉曲张,运动正常,局部无压痛。 肺脏:呼吸运动两侧一致,呼吸运动正常。两侧呼吸运动度相等,语颤一致,无胸膜摩擦感。叩诊双肺呈清音,听诊双肺呼吸音清,未闻及明显干湿性啰音,未闻及胸膜摩擦音。 心脏:心尖搏动范围正常,心前区无抬举样搏动,心尖搏动位于左第5肋间锁骨中线内0.5cm,未触及震颤及心包摩擦感,叩诊心浊音界无扩大,HR80次/分,未闻及早搏,心音尚有力,心脏各瓣膜区未闻及病理性杂音,无心包摩擦音。 周围血管:无毛细血管搏动、枪击音及水冲脉,动脉无异常搏动。 腹部:腹隆如孕月,下腹正中可见一横行陈旧性手术疤痕长约12cm,无压痛,腹壁未见静脉曲张。无肠型、蠕动波。肝脾触诊未触及。肝颈静脉回流征阴性。肝肾区无叩痛。肠鸣音正常,未闻及气过水声及血管杂音。 外生殖器、**、会阴:女性外生殖器,肛门、会阴未见异常。 脊柱四肢:脊柱呈生理性弯曲,各椎体无压痛及叩击痛,肋脊角无压痛。四肢无畸形,脊柱四肢未见畸形,双下肢无水肿,四肢肌力、肌张力正常,神经系统生理反射存在,病理反射未引出。 神经系统:肢体感觉正常,四肢肌力及肌张力正常。肱二头肌腱、肱三头肌腱、膝腱、跟腱反射正常。病理反射未引出。
专科检查:宫高34cm,腹围102cm,单胎头位,已入盆,未触及宫缩硬胀感,胎心音140次/分,骨盆外测量各径线正常。阴查:宫颈软,宫颈管已消,宫口未开,胎膜已破,可见有淡黄色有少量胎脂的羊水自宫颈内流出,石蕊试氏检测变蓝,先露部在棘上4cm部位,枕左前位。
11月29日胎儿B超示:宫内妊娠,胎儿存活,单胎,晚孕,头位,胎儿双顶径9.4cm,腹围31.4cm,股骨6.1cm,羊水指数17.4cm,透声尚可,胎盘附着于前壁,厚度3.3cm,成熟度Ⅰ级;S/D=1.96。 其他辅助检查近期入院前未做。
1.孕足月,无宫缩阵痛,阴查宫口未开,有阴道流水样液,阴检可见有胎脂的羊水自宫颈流出,石蕊试纸检测变蓝,即可诊断胎膜早破。
2.末次月经2019-03-10,11月29日B超检查胎儿双顶径9.4,已经发育成熟,符合孕周大小,有3次人流史,足月顺产一孩子,胎膜早破常为足月妊娠临产的先兆表现,故诊断孕5产1孕37周+5天先兆临产成立。
3.**检查提示枕左前位。
4.孕妇年龄达到35岁或者分娩时年龄达到35岁即为高龄孕产妇,为高危妊娠的一种状态,孕妇今年41岁,故诊断高危妊娠成立。
1.胎膜早破需与尿失禁、尿漏鉴别诊断。尿失禁、尿漏时亦不可控制的有流液表现,但阴检无宫颈口流液,石蕊试纸检测**穹窿深处液体可以不变色,据此可鉴别。
2.临产前宫颈**分泌物可有增多表现,但阴检无宫颈口流液,亦不会出现持续性的阴道流液表现,石蕊试纸检测**穹窿深处液体不变色,据此可鉴别。
1.入院后行各项常规检验检查:血尿常规、肝肾功能,血糖,电解质,心肌酶,血脂、凝血功能、乙肝两对半、输血前三项、心电图等评估身体健康状态。监测胎动、胎心电子监护评估胎儿宫内反应状态,以判断有无宫内缺氧。
2.因胎膜已破,**上予以卧床并稍抬高臀部**,以预防脐带脱垂,减少羊水持续流出量,减少因羊水减少导致脐带受压的风险增加的机会。
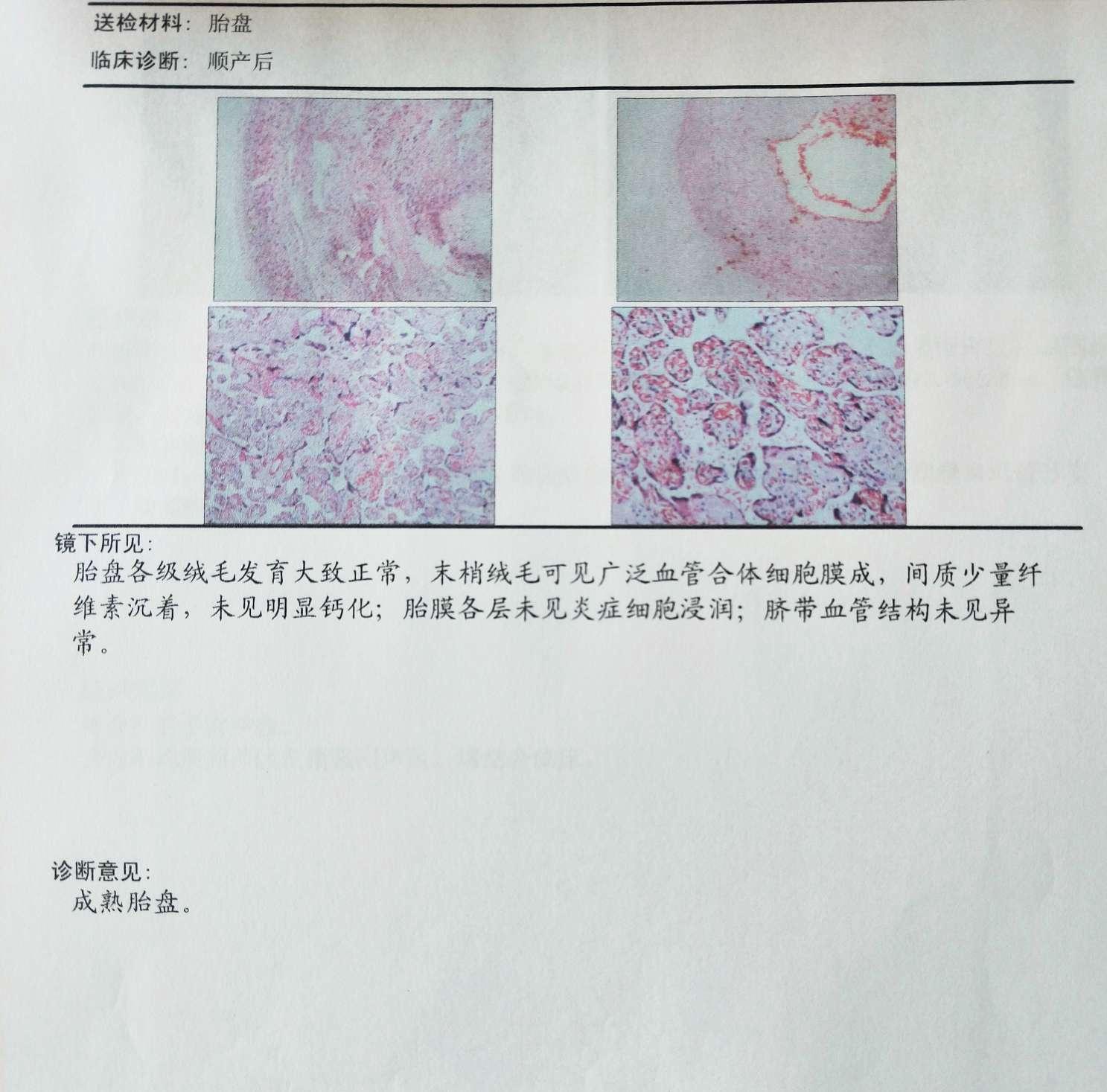
3.入院后不久即出现规律宫缩,予入院当天7时宫口开全,7:50分枕左前位顺产一孩,出生评分1分10分,出生状态良好。产后在等待胎盘娩出过程中出血较多,经**子宫,出血无减少,胎盘亦未能自然娩出,因出血多而在消毒换手套后,徒手剥离胎盘,7:56分取出胎盘,检查胎膜完整,有部分胎盘小叶缺损,考虑有胎盘粘连残留可能,胎盘取出后出血仍较多,子宫收缩不良,查无宫颈及**裂伤出血的情况,先后予卡贝缩宫素肌注、米索前列醇塞肛,静脉注射**、卡前列素氨丁三醇肌注等处理,出血未见明显减少,即在输液补充血常量的情况下行刮宫术,取出胎盘组织物后,子宫出血减少。产后总出血量约1000ml。
4.因产后出血约1000ml,予输白细胞悬浮红细胞4u,新鲜冰冻血浆400ml,冷沉淀10u。产后予抗菌素预防感染,中成药促进子宫复旧,补中益气等治疗。
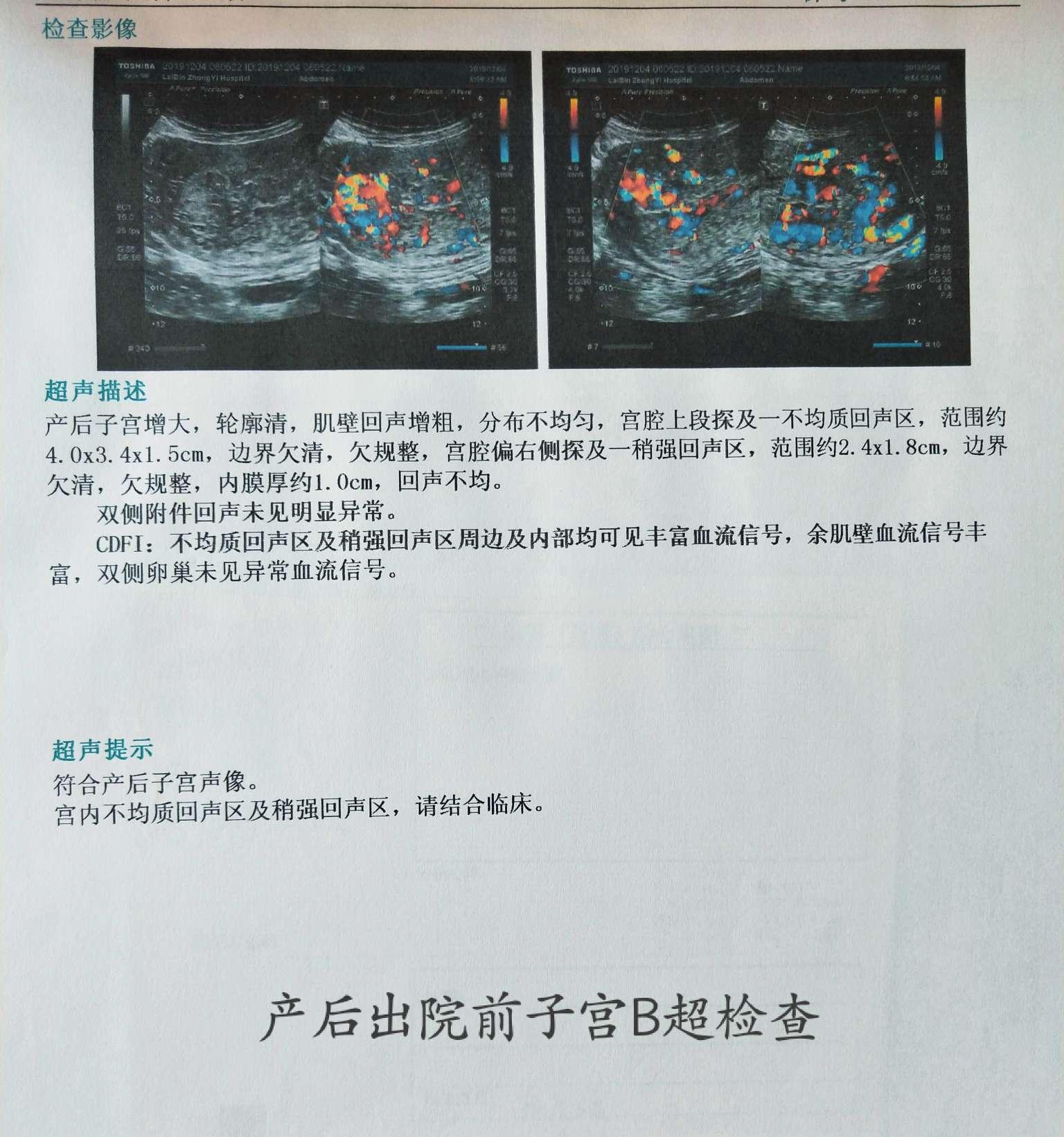
5.胎盘病理检查无异常。产后第三天查子宫B超示宫内不均质回声区及稍强回声区。检查子宫底在脐下二横指,质硬,恶露量中,色暗红,无臭味。予出院,嘱如有异常出血随时复诊,如无异常2周后返院B超复查宫内情况。
1.因入院后不久即临产,故此次胎膜早破考虑为足月妊娠的临产的一个先兆表现,因为破膜时间短,且羊水无异常混浊表现,故入院后仅观察产程,监测胎动以及胎心律变化,胎高臀部卧位预防脐带脱垂及羊水进一步减少外,未做预防感染的抗菌素使用处理。
2.产妇具有高危妊娠因素,年龄41岁,有多次人工流产手术史,均为易发生宫缩乏力、胎盘粘连等异常而导致产后出血的高危因素。虽然产后根据胎盘状态未能确定有胎盘粘连存在,但亦不能完全排除这种可能。产后宫缩乏力也是导致胎盘不能及时娩出以及产后出血的原因,胎盘徒手取出后部分残留宫内进一步影响子宫收缩而导致出血增加。产后即刻的出血过多,需要警惕羊水栓塞的可能,当时予**静脉注射有预防作用,一方面产妇无相应的症状,另一方面经过积极处理后出血能够恢复正常产后状态,即能排除这方面原因导致的产后出血情况。
3.因产后出血量较大,约1000ml,而实际的失血量可能会因为对失血量的判断方法无法精准而更多一些,为预防急性失血引起腺垂体失血性坏死和萎缩,造成腺垂体及肾上腺皮质、甲状腺、性腺功能不足,产后予以输血浆,红细胞等补充血液携氧能力,改善凝血功能。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。
版权所有:珠海横琴杏林普康综合门诊有限公司 | 粤ICP备2023094852号
全部评论