在临床工作中对病人进行三大常规、肝肾功生化、凝血功能及必要的感染性指标检查已成为每一个临床医生的共识,但血氨检查作为一个急查项目难以成为临床中的一个常规检查[1],特别是非肝源性的危重病人,一旦不能及时发现血氨的异常,将导致严重的临床后果。
本文从一个病例开始,患者女:65岁,祖籍东北来作者所在地山东参加晚辈婚礼。因“发热、恶心、呕吐、尿量减少7天”,在2018-11-06由当地医院急诊转入我院,拟诊断:1.流行性出血热2.多脏器功能不全3.电解质紊乱收入ICU科。患者的抗体阳性,入科后予以重症监护、床旁血滤、输血、补液、抗病毒、抗炎、抗感染营养支持等多脏器治疗,患者于11-07出现意识障碍,呼吸衰竭,予以气管插管呼吸机辅助呼吸,患者入科后的检验结果如下图:
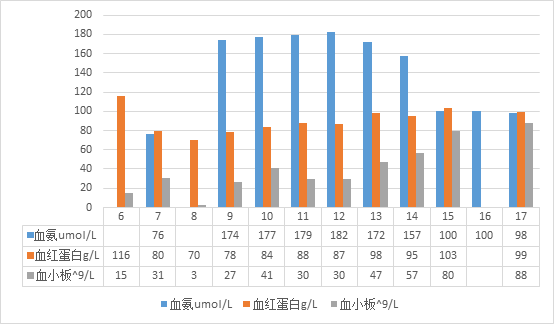
从图中可以看到患者在入科后第二天急查的血氨76umol/L,之后呈上升状态,及时采取了血滤、输血、止血、保肝、降氨等多种处理措施,患者血氨仍呈上升趋势,同时也出现意识障碍和血红蛋白的急性下降,直至11-15日以后血氨才有明显下降。
本文的目的就是要强调在非肝源性疾病危重症患者中要注意监测患者血氨的变化。高氨血症将直接产生神经毒性,导致脑水肿、脑代谢下降以及脑血流增加,主要是干扰了脑组织的能量代谢,使脑组织缺少能量供应,产生一系列神经精神症状。
血氨的代谢目前研究基本明确,其体内的平衡依赖肝脏的鸟氨酸循环,同时需要肾脏排除尿素;其余还有氨的再利用,肺呼出等;那么危重症的病人有哪些原因会导致血氨升高呢?
1.摄入过多含氮的食物导致肠道内血氨升高,例如消化道出血,血液经肠道细菌作用产氨,入血导致血氨升高;2.休克状态等导致肠道粘膜、肝脏、肾脏等多脏器功能的障碍;3.感染导致机体处于负氮平衡状态,组织分解负氮平衡,产氨增加;4.肾脏灌注减少或者肾小球滤过率下降,导致尿素无法通过尿液正常排除,尿素经血液弥散进入肠道,在肠道细菌分解代谢成氨,氨被肠道吸收入血,血氨升高;5.心功能衰竭导致低心排,肾供血减少、肝脏淤血,引起肝肾功能异常;6.低钾血症时细胞外液,细胞外液H+减少,代谢性碱中毒,肾脏H+外排减少,NH3升高,脑脊液NH3浓度升高; 7.手术及镇静催眠药物的使用,肠蠕动减弱,抑制神经突触的递质传导等,均是手术导致血氨浓度增高的因素[2]。
思考:血氨监测对危重症患者的意义
一项研究纳入了357 例成年院外心脏骤停患者,结果发现高氨血症明显与心脏骤停患者神经系统不良预后相关[3];一篇梅奥中心的回顾性研究,研究了3908名重症监护病房中非肝衰竭所致高氨血症病人,结论认为少数非肝衰竭的危重患者会出现高氨血症。尽管血氨水平本身与死亡率无明确相关性,但此类患者的临床预后较差。当存在营养不良、蛋白质再喂养、使用丙戊酸、肿瘤高负荷及其他已知或疑诊尿素循环障碍等危险因素时,应进行血氨检测[4]。
以此在面对临床急危重症时,要重视血氨急查的诊断价值,尤其在病人出现神经系统受累的时候,要考虑高氨血症的可能。
参考文献:
1. 白巨明. 标本放置时间及温度对血氨检测结果的影响[J]. 检验医学与临床, 2015, ;12(19):2941-2942.
2. 张友来, 邓如非, 邹立津, et al. 血氨检测在非肝源性危急重症患者中应用价值探讨[J]. 医学争鸣, 2017(6):43-45.
3. Cho YM, Lim YS, Yang HJ, et al. Blood ammonia is a predictive biomarker of neurologic outcome in cardiac arrest patients treated with therapeutic hypothermia [J]. Am J Emerg Med, 2012, 30(8): 1395-1401. DOI: 10.1016/j.ajem.2011.10.009.
4. Sakusic A, Sabov M1, et al. Features of Adult Hyperammonemia Not Due to Liver Failure in the ICU[J].Crit Care Med. 2018 Sep;46(9):e897-e903. doi: 10.1097/CCM.0000000000003278.
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。





